腎盂尿管(じんうにょうかん)がん
目次
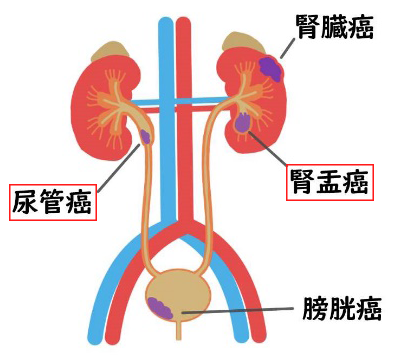
腎盂尿管がん
腎盂に発生するがんが腎盂がん、尿管に発生するがんが尿管がんです。
両者は膀胱がんと同じ病理組織型(尿路上皮がん)で検査や治療法が同一なため、腎盂・尿管がんと総称して取り扱います。
病理組織型は膀胱がんと同じ尿路上皮癌です。膀胱がんと関連が強く、膀胱がんの2~5%で腎盂尿管がんが発生し、腎盂尿管がんの30~50%で膀胱がんを併発します。また、腎盂尿管組織は薄いため、比較的早期から腎盂尿管外に浸潤し、リンパ節や肺転移しやすいがんです。根治手術されても、術後はCTや膀胱鏡検査で厳重なフォローアップが必要です。
腎盂尿管がんの症状
腎盂尿管がんが初期の段階ではほとんど自覚症状がありません。健康診断や他の病気の検査中に偶然見つかることがあります。また、腎臓の中に尿がたまり水腎症になった場合や血尿の精密検査で、腎盂尿管がんが見つかることもあります。
腎盂尿管がんの診断
尿検査、尿細胞診検査
顕微鏡で尿を観察して血液やがん細胞が混ざっていないかを調べます。尿路内にがんがある場合は、尿の中にがん細胞が含まれる場合があります(尿細胞診検査)。
腹部超音波(エコー)検査
腎臓の形や状態、周辺の臓器との関係などを確認するための検査です。体の表面に超音波の出る超音波プローブ(探触子)をあて、体内の臓器からはね返ってくる超音波を画像として映し出します。腎盂内にがんがあるか、水腎症を起こしていないか、リンパ節が腫れて(転移)いないかを調べます。
膀胱鏡検査(内視鏡検査)
膀胱鏡(膀胱の内視鏡)を尿道から膀胱へ挿入し、膀胱内を観察する検査です。腎盂・尿管がんは膀胱がんを合併しやすいので、膀胱内にがんがないかを確認します。
CT検査(CTウログラフィー)
CT検査は、X線を使って体の断面を画像化する検査です。膀胱鏡検査や尿細胞診検査で腎盂・尿管がんの疑った場合、造影剤を点滴してCTを撮影して尿路に腫瘍がないかを調べます(CTウログラフィー)。CTウログラフィーは、腎盂や尿管、膀胱の尿路全体を3次元の画像にして見ることができ、がんの形や深さ、広がり、転移の有無を確認できます。
逆行性腎盂尿管造影検査、選択的尿細胞診検査
CTウログラフィーで、腎盂や尿管の腫瘍が疑われ場合に行う検査です。膀胱鏡下で、膀胱内の尿管口からカテーテル(細い管)を挿入し、このカテーテルから造影剤を注入してXエックス線撮影します。同時にこのカテーテルから腎盂や尿管尿を採取して尿の細胞診を行うと、がんの診断率が高くなり、がんの補助診断や上皮内癌の診断に有用です。カテーテルが挿入できない場合や、尿管の下部が閉塞して造影できない場合などは、超音波を使用しながら、細い針で腎盂を刺して造影することがあります(順行性腎盂造影)。
軟性尿管鏡検査
画像診断や尿細胞診検査で診断できないときに行います。細い口径の柔らかい内視鏡(ファイバースコープ)の検査で、麻酔下で行います。尿道から挿入し、膀胱から尿管・腎盂内に内視鏡を進め、尿管や腎盂を観察します。がんの大きさや形を確認し、がんが疑われる部分の組織を採取し病理組織診断します(生検)。生検は、がんの診断や手術の術式を検討するために有用ですが、尿管の穿孔や出血の合併症や膀胱内にがんが播種する危険があるため、慎重に検討した上で行います。
MRI検査
がんの存在や形、広がりを見たり、ほかの臓器への転移を確認したりするための検査です。磁気を使用して体の内部を映し出し、さまざまな方向の断面を画像にします。CTウログラフィーで確定診断ができなかった場合や、アレルギーや腎機能障害で造影剤が使用できない場合に行います。
TNM分類(表1)
膀胱がんに準じて分類されています。病期によって治療方法が異なりますので、正確な病期診断を行い適切な治療方針を立てる事が大切です。
表1 TNM分類
| T分類 | Ta | 乳頭状非浸潤がん(粘膜にとどまり浸潤のないがん) |
|---|---|---|
| Tis | 上皮内がん | |
| T1 | がんが腎盂・尿管の上皮の下の結合組織に広がっている | |
| T2 | がんが腎盂・尿管の粘膜を越えて広がり、筋肉の層に及んでいる | |
| T3 | がんが腎盂・尿管の粘膜の層を越えて、外側の組織(腎盂の場合:腎盂周囲の脂肪組織または腎臓/尿管の場合:尿管周囲の脂肪組織)まで及んでいる | |
| T4 | がんが隣接する臓器または、腎臓を越えて周りの脂肪組織まで広がっている | |
| N分類 | N0 | 領域リンパ節に転移がない |
| N1 | 領域リンパ節に転移がある(最大径が2cm以下のリンパ節転移が1つある) | |
| N2 | 領域リンパ節に転移がある(最大径が2cmを超えるリンパ節転移が1つ、または、大きさに関わらず複数のリンパ節転移がある) | |
| M分類 | M0 | 遠隔転移がない |
| M1 | 遠隔転移がある |
腎盂尿管がんの治療
転移のない場合
- 原則的には、根治的手術として腹腔鏡下またはロボット支援腎尿管全摘術を行います。
- 低悪性度、単発、2㎝以下、浸潤の可能性が低い(Ta)場合は、ツリウムレーザーによる腫瘍の蒸散術や尿管部分切除術を行って、腎温存を試みます(腎尿管全摘はしない)。再発の可能性が低くないので、通常より頻回の画像検査や尿管鏡検査が必要になります。
- 悪性度が高く、T3(周囲への浸潤)が疑われる場合は開腹、腹腔鏡下またはロボット支援腎尿管全摘とリンパ節郭清を行います。腎機能が良好でT3以上の場合は、根治性を高めるために術前化学療法(GC療法:膀胱癌と同じ)を提案することもあります。手術の病理所見によっては、再発予防のために膀胱癌と同様、術後に免疫療法(ニボルマム)や化学療法(GC療法)をお勧めします。
転移のある場合
膀胱がんと同じ組織(尿路上皮癌)ですので、同様な化学療法や免疫療法を行います。免疫チェックポイント阻害剤であるペンブロリズマブと新しい抗がん剤であるエンホルツマブベトチンの併用療法を第一選択しています。また、抗がん剤(GC療法)を先行して治療効果が得られた場合は、免疫チェックポイント阻害薬であるアベルマブ(バベンチオ)の維持療法を行います。
担当診療科についてはこちらへ